Методы санации бронхиального дерева
2 Государственное бюджетное образовательное учреждение высшего профессионального образования «Алтайский государственный Медицинский университет» Министерства здравоохранения Российской Федерации
Для оценки эффективности посегментарно-субсегментарной санации бронхов проведено сопоставление результатов лечения 2 групп больных: основной (первой) – в нее входили 60 больных, у которых, наряду со стандартным общепринятым лечением, проводилась посегментарно-субсегментарная санация бронхов; сравнения (вторая) – она включала 150 пациентов, у которых проводилось стандартное общепринятое лечение. При применении в комплексном лечении посегментарно-субсегментарной санации бронхов снижались — количество осложнений на 30%, частота применения оперативных методов лечения – на 9%, количество методов хирургического дренирования и вскрытия гнойников в грудной полости и флегмоны груди – на 58%. Полное выздоровление в основной группе достигалось чаще на 27,4%, чем в группе сравнения, а переход процесса в хронический реже на 12%. Летальность в основной группе была меньше, чем в группе сравнения на 8,3%.
1. Гостищев В.К. Лечение острых абсцессов легких [Текст] / В.К. Гостищев, Ю.К. Харитонов // Русский Медицинский Журнал. – 2008. – http://www.rmj.ru/articles_1219.htm
2. Лукумский Г.И., Шулутко М.Л., Виннер М.Г., Овчинников А.А. Бронхопульмонология. / Г.И. Лукумский, М.Л. Шулутко, М.Г. Виннер, А.А. Овчинников. – М.: Медицина, 1982. – 400 с.
3. Филько В.Н. Интенсивный плазмаферез в лечении острой пневмонии. [Текст] / В.Н. Филько, В.М. Городецкий, М.П. Горшков и соавт. // Тер. архив. – 1986. — № 9. – С. 122-123.
4. Шойхет Я.Н. Комплексное лечение острых абсцессов и гангрен легких. Гнойные и деструктивные заболевания легких [Текст] / Я.Н. Шойхет, И.П. Рощев, С.В. Заремба, А.Е. Лиманов, С.А. Мордвинов, В.К. Седов, Ю.Г. Горбащенко, М.К. Сыздыкбаев, В.А. Куртуков, Г.Г. Устинов // Сб. трудов конгресса. XX Национальный конгресс по болезням органов дыхания, II конгресс евроазиатского респираторного общества. – Москва, 16 — 19 ноября 2010. – С. 107.
5. Шойхет Я.Н. Комплексное лечение острых абсцессов и гангрен легких [Текст] / Шойхет Я.Н., Рощев И.П., Заремба С.В., Сыздыкбаев М.К., Устинов Г.Г. // XIX Национальный конгресс по болезням органов дыхания, II конгресс евроазиатского респираторного общества: сб. трудов конгресса. – Москва, 10 — 13 ноября 2009. – С. 89.
6. Шойхет Я.Н. Комплексное лечение острых абсцессов легких без секвестрации [Текст] / Я.Н. Шойхет, И.П. Рощев, С.В. Заремба, М.К. Сыздыкбаев, Г.Г. Устинов // XIX Национальный конгресс по болезням органов дыхания, II конгресс евроазиатского респираторного общества: сб. трудов конгресса. – Москва, 10 — 13 ноября 2009. – С. 89-90.
7. Шойхет Я.Н. Активное лечение острого абсцесса легкого, методом направленной катетеризации [Текст] / Я.Н. Шойхет, С.Д. Фокеев, В.А. Куртуков, М.К. Сыздыкбаев, Ю.Г. Горбащенко, В.К. Седов, М.Ю. Ларионов // XVII Национальный конгресс по болезням органов дыхания, II конгресс евроазиатского респираторного общества: сб. трудов конгресса. — Санкт-Петербург, 14 — 17 ноября 2006. – С. 63.
8. Шойхет Я.Н. Бронхоскопическое дренирование острого абсцесса легкого [Текст] / Я.Н. Шойхет, С.Д. Фокеев, В.А. Куртуков, М.К. Сыздыкбаев, В.К. Седов, М.Ю. Ларионов // Современные хирургические технологии: сборник научных трудов, посвященный 65-летию кафедры общей хирургии КрасГМА и 75-летию со дня рождения профессора Маркса Израилевича Гульмана. – Красноярск, 2006. – С. 198-201.
9. Nagasawa K.K. Thoracoscopic treatment of pediatric lung abscesses / K.K. Nagasawa, S.M. Johnson // 2009. — http://www.ncbi.nlm.nih.gov/pubmed/20223322.
10. Shlomi D Endobronchial drainage of lung abscess: the use of laser / D. Shlomi, M.R. Kramer, L. Fuks, N. Peled, D. Shitrit // Scand J Infect Dis. – 2010 – Vol. 42. — N 1. – P. 65-68.
Важнейшим направлением в лечении больных с данным видом патологии признается адекватное дренирование и санация полостей деструкции [1, 3, 4, 5, 6, 7, 8, 9, 10].
Необходимы комплексные мероприятия в лечении больных с гнойно-деструктивными заболеваниями легких, на фоне которых эндоскопическое пособие может оказать решающее влияние на течение и исход патологического процесса [2], так как дает возможность адекватного дренирования с последующими санациями полости и введение лекарственных препаратов непосредственно в очаг деструкции.
Методика посегментарно-субсегментарной санации бронхов
Санационная фибробронхоскопия при гнойной деструкции легких состояла из трёх этапов: местная анестезия, введение фибробронхоскопа, осмотр и санация трахеобронхиального дерева.
При выполнении санационной фибробронхоскопии применялось местное обезболивание. Оно включало подготовку больного, премедикацию и собственно анестезию.
Целью подготовки больных явилось безопасное и эффективное проведение санационной фибробронхоскопии. Необходимо учитывать его общее состояние (пол, возраст, характер основного и сопутствующих заболеваний), вид и тяжесть предстоящей манипуляции. Подготовка включала общие и местные меры.
Общая подготовка заключалась в коррекции функциональных нарушений органов и систем, прежде всего, кровообращения, со стороны которого можно ожидать наиболее серьёзные осложнения. Важное значение имело разъяснение больному цели и задачи проводимой санационной фибробронхоскопии, правил поведения во время проведения лечебной процедуры. Обязательна беседа с больным накануне лечебной фибробронхоскопии для установления контакта с ним и уточнения психического состояния. В случае беспокойства больного или запланированной массивной санации – ограничивались премедикацией, проводимой перед процедурой: 1 мл-1% раствора димедрола.
Местную анестезию начинали с анемизации верхних дыхательных путей: орошение ротоглотки раствором лидокаина 10% в виде аэрозоли, в спрей-упаковке. Орошение проводилось в два этапа. На первом этапе во время спокойного вдоха производили орошение языка, нёбных душек и язычка мягкого нёба тремя дозами аэрозоли 10% лидокаина (рис. 1). Выжидали в течение 30-40 секунд и после этого проводили второй этап: на глубоком вдохе орошали тремя дозами аэрозоли 10% лидокаина на корень языка, надгортанник, черпало-надгортанные складки и голосовые связки (рис. 2). Перерыв между первым и вторым этапами обусловлен тем, что при первом попадании на слизистую оболочку ротоглотки аэрозоли лидокаина возникало неприятное жжение, которое проходило через 30-40 секунд. После этого следующие три дозы лидокаина 10% на глубоком вдохе полностью обеспечивали обезболивание в области голосовой щели, включая слизистую оболочку подсвязочного пространства и нередко до границы средней и нижней трети трахеи. После анестезии ротоглотки, через 1-2 минуты, под визуальным контролем через канал фибробронхоскопа проводили одномоментное введение шприцом 6 мл 2% раствора лидокаина, орошая карину и главные бронхи. По истечении 2 минут приступали непосредственно к фибробронхоскопии.
Умеренное и большое количество мокроты в просвете бронхов препятствовало хорошему проникновению анестетика в слизистую. Поэтому проводили аспирацию и предварительную санацию для очищения слизистой оболочки главных, долевых бронхов и сегментарных устьев, после чего дополнительно орошали 6,0 мл 2% раствора лидокаина каждую сторону бронхиального дерева. Этим добивались тщательного обезболивания главных зон (бифуркации трахеи, шпоры долевых, сегментарных и субсегментарных бронхов), что позволило более детально проводить санацию. После данной анестезии во время фибробронхоскопии больные вели себя спокойно, у них в течении 10-20 минут был подавлен кашлевой рефлекс, что позволяло за указанное время проводить адекватную санацию бронхиального дерева, а также избежать гипоксию.
Введение фибробронхоскопа осуществляли через рот в положении больного сидя или лёжа, используя для предохранения аппарата ротоблокатор. Данный метод введения имеет свои преимущества – лёгкость выполнения и атравматичность, а также позволяет свободно и быстро извлекать аппарат и вводить его повторно, при необходимости промывать канал. Часто у больных бывает искривление носовой перегородки, затрудняющей свободное проведение аппарата. Для адекватной санации использовались фибробронхоскопы «Olympus» BF XT40, BF 1Т20 с аспирационными каналами 2,2 мм, 2,4 мм с диаметром наружной части тубуса – 5,9 мм и 6,2 мм. Наружный диаметр аппаратов не позволял свободно проходить через носовые ходы. Недостатками этого метода можно считать риск повреждения тубуса зубами больного, а также контакт аппарата с флорой полости рта.
Всем больным санационная фибробронхоскопия проводилась в положении сидя. Больные самостоятельно держали лоток на полотенце под подбородком для сплёвывания слюны и мокроты.
Фибробронхоскоп вводили через рот по спинке языка к язычку мягкого нёба. Далее, чуть сгибая дистальную часть аппарата вниз, входили в ротоглотку. Аппарат ложился на надгортанник, по средней линии, между черпало-надгортанными складками, находясь в проекции голосовой щели. На вдохе фибробронхоскоп плавно продвигался между голосовыми связками через основание треугольника, который они образуют (рис. 3). Продвижение аппарата не форсировалось, дабы не травмировать голосовые связки.
Общепринятый метод санационной фибробронхоскопии под местной анестезией в клинике модифицирован. Процедура начиналась с аспирации содержимого бронхов с помощью электровакуумного отсоса с хорошим разрежением через канал фибробронхоскопа. Аспирация, как и санация, начиналась с более поражённой стороны. После аспирации проводились инстилляции через канал фибробронхоскопа раствора физиологии или фурацилина, подогретых до температуры тела в количестве до 8-10 мл за одно введение в главные и долевые бронхи для удаления мокроты с поверхности слизистой оболочки (рис. 4). Предварительная санация продолжалась до очищения поверхности слизистой оболочки бронхов от слизисто-гнойной мокроты, до уровня устьев сегментарных бронхов (рис. 5). После чего следовала дополнительная анестезия 2% раствором лидокаина по 6,0 мл в каждое бронхиальное дерево при наличии мокроты с обеих сторон. В дальнейшем проводилась непосредственно санационная фибробронхоскопия.
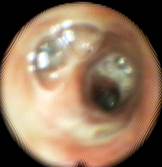
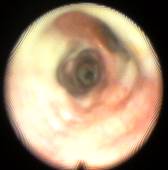
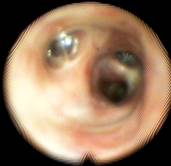
Наличие слизисто-гнойной или гнойной мокроты было показанием к посегментарной–субсегментарной санации, когда фибробронхоскоп вводился в каждый сегментарный бронх, и проводилась инстилляция антисептиков в количестве 10-20 мл за одно введение (рис. 6, 7).
Рис. 6 Рис. 7
После общей санации бронхиального дерева проводилась проточная санация полости деструкции легкого через катетер.
Основываясь на данных рентгенологического обследования и наличие в дренирующем бронхе катетера, катетер постепенно продвигали в дистальном направлении бронха до упора (рис. 8, 9) и начинали проточную санацию.
Рис. 8 Рис. 9
При проточной санации хорошо отмывалось содержимое полости (рис. 10). Когда вводимый раствор отмывал мокроту с помощью активной аспирации, эвакуация содержимого бронхов осуществлялась через инструментальный канал. Просвет между инструментальным каналом фибробронхоскопов «Оlimpus» BF XT40, BF 1T20 и катетером позволял проводить постоянную аспирацию промывных вод бронхов. Для хорошей санации бронхиального дерева под местной анестезией использовалось от 120 до 800 мл антисептического раствора. Проточная санация полости деструкции заканчивалась тщательной аспирацией промывных вод из просвета бронхов, включая субсегменты, что предотвращала кратковременные подъемы температуры тела до 38-39°. По катетеру в деструктивную полость легкого вводились антибактериальные средства согласно чувствительности микрофлоры.
Рис. 10.
Оценка эффективности посегментарно-субсегментарной санации
Для оценки эффективности посегментарно-субсегментарной санации бронхов проведено сопоставление результатов лечения 2 групп больных:
основной (первой) – в нее входили 60 больных, у которых, наряду со стандартным общепринятым лечением, проводилась посегментарно-субсегментарная санация бронхов;
сравнения (вторая) – она включала 150 пациентов, у которых проводилось стандартное общепринятое лечение.
Среди пациентов основной группы было 42 (70,0%) пациентов с острым абсцессом легкого (табл. 1) и 18 (30,0%) – с гангреной легкого, а в группе сравнения было 104 (69,3%) больных острым абсцессом легкого (p>0,5) и 46 (30,7%) – гангреной легкого (p>0,5).
Распределение больных по характеру заболеваний легких
Источник